Панкреатит – это прогрессирующая болезнь поджелудочной железы, которая приводит к серьезному нарушению ее деятельности.
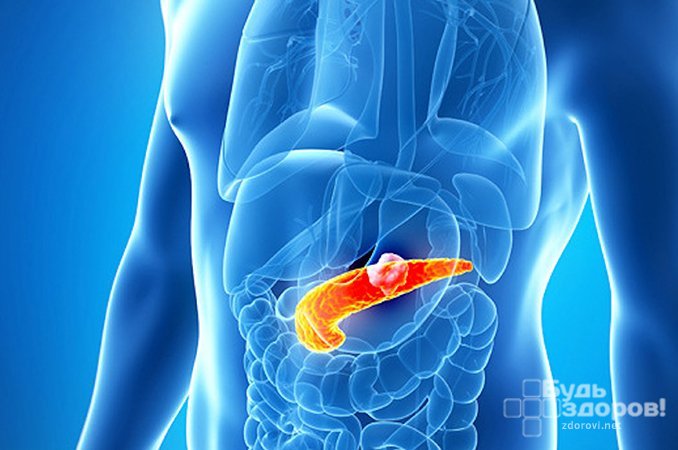
Поджелудочная железа – орган пищеварительной системы, который обеспечивает эффективность процесса переваривания пищи и принимает участие в регуляции углеводного обмена в организме. В ней осуществляется процесс выработки поджелудочного сока и синтеза гормонов, в особенности инсулина, отвечающего за поддержание баланса глюкозы в крови. Поджелудочный сок состоит из уникального набора ферментов (амилаза, липаза и протеаза), способствующих расщеплению углеводов, жиров и белков.
Панкреатит – заболевание поджелудочной железы, которое является результатом воспаления этого органа под воздействием панкреатических ферментов, активизированных преждевременно в тканях железы и в панкреатических протоках.
Причины панкреатита
Причинами развития панкреатита чаще всего являются:
- Наследственная предрасположенность;
- Муковисцидоз;
- Прием лекарственных средств, таких как цитостатики, сульфаниламиды, тетрациклины;
- Тяжелая пищевая аллергия;
- Курение;
- Травмы поджелудочной железы (включая операции);
- Заболевания эндокринной системы (гиперпаратиреоз);
- Вирусные инфекции (гепатит B, эпидемический паротит);
- Болезни желудка и двенадцатиперстной кишки (опухоль, гастрит, язвенная болезнь);
- Расстройства гепатобилиарной системы (гепатит, холецистит, желчекаменная болезнь);
- Ожирение;
- Регулярное употребление жирной, копченой, жареной и острой пищи в больших количествах;
- Злоупотребление алкоголем.
К группе риска относятся люди, которые склонны к перееданию и злоупотреблению алкоголем, а также женщины в период беременности и лактации.
Виды и симптомы панкреатита
Различают две формы панкреатита: острая и хроническая.
Острый панкреатит чаще всего развивается у женщин в возрасте от 30 до 60 лет, страдающих избыточным весом. Первый симптом панкреатита – острая боль, возникающая высоко под ложечкой, в левом или правом подреберье. В случае поражения всей железы пациент может жаловаться на опоясывающую боль. Острый панкреатит обычно сопровождается отрыжкой, икотой, тошнотой, сухостью во рту и частыми рвотами с примесью желчи.
При прогрессировании заболевания может наблюдаться резкое ухудшение состояния больного. В таком случае симптомами панкреатита являются повышенная температура, одышка, учащение пульса, понижение артериального давления, сухость языка с обильным налетом, появление липкого пота, бледность кожи, заострение черт лица.
От пациентов поступают жалобы на вздутие живота и отсутствие сокращений кишечника и желудка. Острый панкреатит может спровоцировать осложнения со стороны органов брюшной полости и органов, расположенных за ее пределами. К ним относятся флегмоны и нагноения сальниковой сумки, перитонит, язвы и эрозии желудочно-кишечного тракта, пневмония, отек легких, экссудативный плеврит, абсцессы легких. Достаточно часто острому панкреатиту сопутствуют сбои в углеводном обмене (повышение уровня сахара в моче и крови) и гепатит.
В течение хронического панкреатита выделяют два основных периода: начальный и период выраженного воспаления поджелудочной железы. Начальный период может длиться до 10 лет. Основным симптомом панкреатита этой фазы является болевой синдром. Пациент может жаловаться на боли в верхней и средней части живота, левой половине грудной клетки (как при ишемической болезни сердца), в левой поясничной части. Боль в большинстве случаев возникает через 20-30 минут после еды, носит опоясывающий характер и снижается в положении сидя или при наклоне туловища вперед. Часто хронический панкреатит сопровождается диспепсическими явлениями: продолжительной тошнотой, рвотой, диареей и вздутием живота.
Если длительное время не лечить хронический панкреатит, происходит структурная перестройка тканей поджелудочной железы, в результате притупляется ее способность к выработке гормонов и ферментов и развивается секреторная недостаточность. Со временем выраженность болей снижается вплоть до их полного исчезновения. Но с каждым последующим обострением возникают новые осложнения, которые могут носить необратимый характер.
Хронический панкреатит может вызывать такие осложнения, как сахарный диабет, желудочные кровотечения, абсцессы, рак, кисты, поражения печени, энтероколит.
Диагностика
С целью диагностики панкреатита врач может назначить следующие исследования:
- Трансабдоминальное ультразвуковое исследование (для определения размеров увеличенной поджелудочной железы);
- Компьютерная и магнитно-резонансная томография (для выявления кальцификации, псевдокисты, расширения протоков, поражений соседних органов и злокачественных новообразований);
- Эндоскопическая ретроградная холангиопанкреатография;
- Определение фекальной панкреатической эластазы;
- Общий анализ крови;
- Анализ крови на уровень сахара (для исключения сахарного диабета);
- Общий анализ мочи (для исключения воспаления почек);
- Электро- и эхокардиография (для исключения заболеваний сердца).

Лечение панкреатита
Лечение панкреатита должно быть направлено на устранение не только симптомов, но и причин его развития.
На время терапии необходимо полностью отказаться от алкогольсодержащих напитков, соблюдать диету с пониженным содержанием животных жиров, исключить прием лекарств, которые могут оказывать негативное влияние на поджелудочную железу. Если панкреатит возник на фоне пищевой аллергии или заболеваний ЖКТ, нужно принимать меры по их устранению.
Основной целью лечения панкреатита является снижение болевого синдрома, нормализация работы поджелудочной железы, а также предупреждение осложнений.
Для снятия боли врач может назначить ненаркотические или наркотические анальгетики (в зависимости от интенсивности болевого синдрома). Дозировки лекарств подбираются индивидуально для каждого пациента. Применяют также миотропные спазмолитики.
При умеренном обострении хронического панкреатита пациенту рекомендуют панкреатические ферменты, содержащие необходимое количество липазы, в сочетании с ингибиторами протонной помпы для защиты ферментов от разрушения под воздействием желудочного сока.
В случае неэффективности консервативного лечения панкреатита проводят хирургическую операцию, которая позволяет значительно продлить жизнь пациента.
Диета при панкреатите
Основа диеты при панкреатите – употребление пищи, не оказывающей вреда желудку и поджелудочной железе.
При обострении заболевания в течение первых 2 дней пациенту рекомендуется голодание. Можно потреблять только жидкость, объем которой должен составлять не менее 1 литра в день. Разрешается пить щелочную воду без газа, некрепкий чай или отвар шиповника. По мере улучшения состояния больного переводят на ограниченное, а затем на полноценное, но диетическое питание.
Расширение диеты при панкреатите должно осуществляться постепенно.