Тиреоидитом называется группа заболеваний щитовидной железы, разнородных и по этиологии, и по своему проявлению, но объединяемых по признаку преобладания воспалительного компонента. Щитовидная железа является железой внутренней секреции, поэтому ее воспаление всегда сопровождается эндокринными нарушениями различных степеней тяжести.
Виды тиреоидита
По характеру течения различают острый, подострый и хронический тиреоидит.
Острый, в свою очередь, может быть гнойным и негнойным, а по распространенности - диффузным, распространяющимся на всю ткань железы или очаговым.
Подострый также бывает распространенным или диффузным и очаговым или локализованным. Различают следующие его виды:
- Тиреоидит Де Кервена (гранулематозный, гигантоклеточный тиреоидит);
- Подострый лимфоцитарный тиреоидит (немой, безболевой подострый тиреоидит).
Хронические тиреоидиты, в зависимости от происхождения, делят на 3 группы:
- Аутоиммунный тиреоидит, который, в свою очередь, бывает гипертрофическим (зоб Хасимото), атрофическим и послеродовым;
- Фиброзный тиреоидит или зоб Риделя;
- Специфический, т.е. вызванный специфической инфекцией (возбудителями туберкулеза, сифилиса, септикомикоза).
Клиническая картина заболевания
Тиреоидиты различаются по своему проявлению, зачастую значительно, и единственным общим симптомом тиреоидита, пожалуй, можно назвать увеличение щитовидной железы. Все остальные признаки зависят от вида заболевания.
Симптомы тиреоидита в острой форме схожи с симптомами любого острого инфекционного заболевания: повышается температура тела, ухудшается общее самочувствие. Характерным признаком является увеличение и резкая болезненность щитовидной железы, усиливающаяся при прикосновении и глотании. Боль распространяется на нижнюю челюсть, затылок, околоушную область. Шейные, а иногда и нижнечелюстные лимфоузлы также увеличены и болезненны. Острый гнойный тиреоидит имеет более тяжелое течение, чем его негнойная форма.
Симптомы тиреоидита в подострой форме схожи с таковыми при остром тиреоидите, но менее выражены. Присутствуют головная боль, апатия, слабость. Наблюдаются признаки тиреотоксикоза: потеря веса, потливость, усиленное сердцебиение, тремор рук. Если заболевание принимает длительный характер, гипертиреоз сменяется гипотиреозом, железа истощается, и выработка гормонов уменьшается. Такое состояние характеризуется вялостью, общей заторможенностью, брадикардией (замедленным сердцебиением), сухостью кожных покровов, зябкостью, отечностью лица. Щитовидная железа в этой стадии увеличена, причем, как правило, только одна доля, чаще правая, болезненна при пальпации, плотной консистенции.
Для подострого тиреоидита характерно рецидивирующее течение: после перенесения вирусной инфекции, стресса, переохлаждения симптомы тиреоидита могут возобновляться.
Хронический тиреоидит характеризуется медленным увеличением щитовидной железы диффузного (редко очагового или неравномерного) характера. Железа плотная, при пальпации определяется болезненность. При значительном увеличении появляются симптомы дисфагии, или затрудненного глотания, осиплость, чувство комка в горле. Обусловлены они тем, что увеличенная железа сдавливает ткани и органы шеи.
Для аутоиммунного тиреоидита характерно наличие болезненности еще и в суставах, а также общей слабости. Хронический тиреоидит протекает медленно, иногда годами. На ранних стадиях заболевания появляются признаки тиреотоксикоза, впрочем, не слишком явно выраженные, обусловленные гиперфункцией щитовидной железы. Через некоторое время, от нескольких месяцев до 5-10 лет, наступает истощение железы и гипотиреоз, т.е. состояние, вызванное нехваткой гормонов щитовидной железы. При аутоиммунном тиреоидите фаза гипертиреоза может отсутствовать.
По неизвестным причинам аутоиммунный тиреоидит может возникать после родов, иногда его выделяют в отдельную группу послеродовых тиреоидитов, однако в основе воспаления в этом случае также лежит аутоиммунный компонент – сбой в иммунной системе, при котором собственные иммунные клетки атакуют и разрушают щитовидную железу.
Диагностика и дифференциальная диагностика
Первичный диагноз устанавливают на основании характерных симптомов тиреоидита, но для его подтверждения и дифференциальной диагностики с другими заболеваниями щитовидной железы, имеющими схожую симптоматику, назначают исследования:
- Общий анализ крови;
- Лабораторное исследование крови на определение уровня тиреоидных и тиреотропного гормонов;
- Определение уровня антител (иммунологический анализ крови);
- УЗИ щитовидной железы;
- Радиоизотопное сканирование щитовидной железы;
- Пункционную биопсию щитовидной железы.
Тиреоидит необходимо дифференцировать с раком щитовидной железы, узловым зобом, микседемой, нагноившейся кистой шеи, лимфаденитом.
Лечение тиреоидита
Лечение тиреоидита в основном консервативное, в некоторых, крайне редких случаях, а именно при лечении тиреоидита аутоиммунного в упорных, не поддающихся терапии формах, прибегают к оперативному вмешательству.
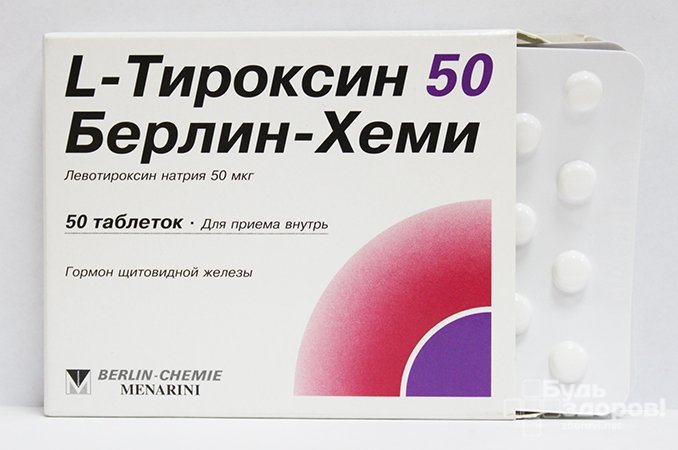
При остром и подостром тиреоидите лечение сводится к противовоспалительной терапии, для чего назначают стероидные противовоспалительные препараты (глюкокортикоиды), чаще всего преднизолон или кортизон. Для терапии подострых форм тиреоидита, которые сопровождаются гипотиреозом, назначают L-тироксин непродолжительным курсом.
Лечение тиреоидита в бессимптомной форме, которая наиболее склонна к рецидивированию, проводят, назначая Р-адренергическую блокаду пропранололом, в случае снижения функции щитовидной железы назначают гормонозаместительную терапию (ГКС). Из-за склонности к рецидивам таким пациентам предписывается наблюдение у эндокринолога с целью регулярной проверки гормонального фона и коррекции его в случае необходимости.
Лечение тиреоидита аутоиммунного требует назначения гормонозаместительной терапии даже в случае нормального уровня гормонов щитовидной железы. С этой целью назначают L-тироксин, причем длительно, а иногда пожизненно.
К оперативному лечению тиреоидита прибегают только тогда, когда процесс гипертрофии щитовидной железы не удается остановить консервативными методами, и увеличенная щитовидная железа начинает сдавливать трахею, затрудняя дыхание. Еще одним показанием к операции является невозможность дифференцировать аутоиммунный тиреоидит со злокачественной опухолью щитовидной железы, что иногда встречается в клинической практике. Операция называется субтотальной резекцией, в ходе хирургического вмешательства удаляется часть щитовидной железы, а именно одна из ее долей до перешейка или вместе с перешейком.
Хронический тиреоидит, вызванный специфической инфекцией, лечат в комплексе с основным заболеванием, антибактериальными и противовоспалительными препаратами.