Вирус Зика – острое инфекционное заболевание, развитие которого вызывает одноименный вирус, относящийся к виду вирусов рода Flavivirus (семейство Flaviviridae). Изначально он был обнаружен в крови теплокровных обезьян, у человека впервые выявлен в 1947 году.
Переносчики вируса Зика – древесные комары рода Aedes. Лихорадка Зика наиболее распространена в странах Южной Африки. В Европе зарегистрированы единичные случаи болезни.

Причины вируса Зика
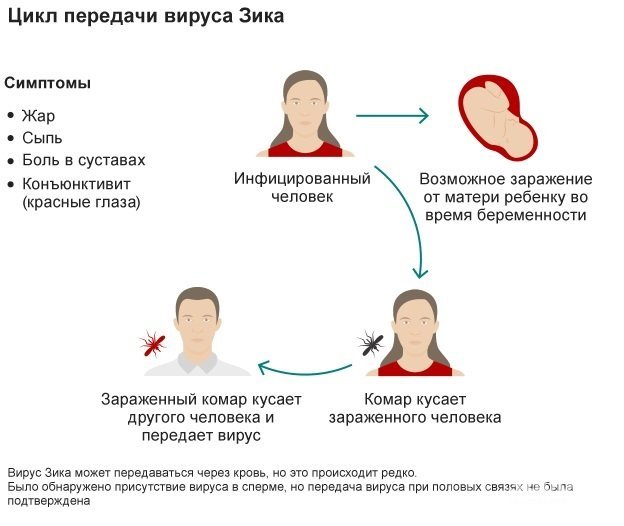
Носителем возбудителя лихорадки Зика может обезьяна или человек. Основной путь передачи вируса Зика – трансмиссивный (через укусы комаров). Вирус накапливается в насекомом 10 дней. После этого комар становится переносчиком заболевания.
Доказано, что вирус проникает через плацентарный барьер. В 2015 году возбудитель был обнаружен в околоплодных водах. Поэтому заражение ребенка может произойти и в период беременности.
Половой путь передачи вируса Зика впервые был зарегистрирован в 2009 году. Позже этот способ инфицирования был подтвержден аналогичными случаями.
Стадии
Различают несколько стадий развития заболевания после заражения вирусом Зика.
- Инкубационный период – время с момента заражения до появления первых клинических симптомов. В случае попадания в организм вируса Зика инкубационный период составляет 3–10 дней.
- Начальная стадия – отмечается ухудшение общего состояния пациента. В этот период возможно неправильное диагностирование заболевания.
- Стадия появления специфических симптомов болезни.
Симптомы вируса Зика
Первые симптомы вируса Зика напоминают развитие острой респираторной вирусной инфекции, что приводит к неправильной постановке диагноза. У пациента появляются головные боли, мышечная слабость, быстрая утомляемость. Увеличиваются региональные лимфоузлы. Характерно развитие конъюнктивита с боязнью яркого света. Возможно появление горького привкуса во рту, что связано с активизацией работы печени.
В связи с недостаточной изученностью вируса Зика, не установлено, вырабатывается ли специфический иммунитет после перенесения заболевания.
Температура тела поднимается до 38–39 °C и держится в среднем 2-3 дня. Только в самых тяжелых случаях отмечалось лихорадочное состояние на протяжении 7–10 дней.
При дальнейшем развитии болезни на теле пациента появляется сыпь. Вначале она локализуется на лице и шее, затем распространяется по всему телу. Новые элементы появляются в течение 2 дней и сохраняются приблизительно неделю. После этого начинается активное шелушение кожного покрова, и сыпь постепенно проходит, не оставляя следов.
Еще один выраженный симптом – опухание и болезненность суставов. Развивается при отсутствия необходимого лечения.
В случае тяжелого течения болезни появляются геморрагические признаки. На коже и внутренних органах отмечаются небольшие кровоизлияния. Появляются сильные боли в животе, тошнота, рвота, не приносящая облегчение, упорный кашель. Температура тела поднимается до 40–41°C. При такой форме заболевания возможно развитие носовых и маточных кровотечений.
В отдельных случаях возможно латентное (скрытое) течение заболевания, без выраженных признаков заболевания.

Читайте также:1. Пути распространения инфекций
Диагностика
Обследование больного начинают после появления первых симптомов. Подозрение на специфику заболевания может возникнуть в том случае, если пациент недавно вернулся из стран Южной и Центральной Африки. После сбора анамнеза назначается специфическая диагностика.
Лабораторные методы исследования включают в себя:
- Общий анализ крови – повышение РОЭ и количества лейкоцитов наблюдается при наличии воспалительного процесса в организме.
- ПЦР (полимеразная цепная реакция)-диагностика – определение участков ДНК вируса в исследуемом материале.
- Серологический анализ крови – основан на определении наличия в крови патологических антигенов и антител.
- Определение наличие вируса в моче или слюне пациента.
При подозрении на развитие осложнений, затрагивающих внутренние органы и нервную систему пациента, назначаются инструментальные методы диагностики. Проводится ультразвуковое исследование внутренних органов, магнитно-резонансная томография головного мозга, электроэнцефалография и допплерография.
Дифференциальная диагностика вируса Зика проводится с другими инфекциями, передающимися с укусами насекомых. В зависимости от фазы заболевания используются разные схемы. В острый период (до 7 дней после появления симптомов) сначала определяют белок NS1 вируса Денге методом ПЦР в реальном времени, в случае отрицательного результата тем же методом выявляют вирус чикунгунья. При положительном результате ПЦР-теста на вирус Зика и отрицательных результатах обоих описанных тестов ставится диагноз.
При проведении диагностики на более поздних стадиях развития болезни используется аналогичная схема на основе определения специфичных IgM.
Лечение
Специфическое лечение вируса Зика на сегодняшний день не разработано. При обнаружении заболевания назначается симптоматическая терапия.
Общие рекомендации при терапии вируса Зика совпадают с назначениями при лечении любого респираторного заболевания. Рекомендуется постельный режим, ограничение физической активности. Должен быть увеличен объем употребляемой жидкости – это способствует ускорению выведения токсинов.
При высокой температуре тела назначаются жаропонижающие препараты. Учитывая возможное присоединение геморрагических симптомов, не применяются средства, содержащие ацетилсалициловую кислоту. Нестероидные противовоспалительные средства назначаются с осторожностью.
В период появления сыпи и при выраженном зуде рекомендуют применение антигистаминных лекарственных средств. Местно назначают лосьоны и гели, снижающие выраженность зуда.
В случае развития геморрагических симптомов показаны глюкокортикостероиды и антибиотики. Такое лечение проводится только под наблюдением врача.
Поливитамины и иммуностимуляторы предназначены для укрепления иммунитета.
В связи с недостаточной изученностью вируса Зика, не установлено, вырабатывается ли специфический иммунитет после перенесения заболевания.
Осложнения
Основное осложнение, развивающееся на фоне инфицирования вирусом Зика – поражение нервной системы. Наиболее часто развивается синдром Гийена – Барре – острая воспалительная полирадикулонейропатия. Она проявляется в виде вялых параличей, мышечной слабости, снижения чувствительности.
Если к заболеванию присоединяется бактериальная инфекция, она протекает с выраженной симптоматикой и присоединением осложнений в виде бронхита, пневмонии или воспаления среднего уха.
В отдельных случаях возможно развитие аутоиммунных заболеваний.
Особенности вируса Зика у детей
Заражение вирусом Зика может отразиться на развитии ребенка. После излечения возможно отставание физического и умственного развития, нарушение слуха и ухудшение зрения. Тяжелые формы заболевания могут привести к инвалидизации ребенка.
При подозрении на инфицировании ребенка диагностика и лечение проводится под строгим наблюдением специалистов с постоянным контролем всех показателей.
Особенности вируса Зика у беременных
Наибольшую опасность инфицирование вирусом Зика представляет в период беременности. Инфекция проникает через плацентарный барьер и поражает плод, что опасно развитием патологий внутренних органов.
Наиболее часто встречающееся осложнение заболевания, протекающего во время беременности – рождение ребенка с микроцефалией. Впоследствии дети существенно отстают в развитии от своих сверстников.
Специфическое лечение вируса Зика на сегодняшний день не разработано. При обнаружении заболевания назначается симптоматическая терапия.
Особенности вируса Зика у пожилых людей
Вследствие возрастного снижения иммунитета, течение лихорадки Зика у пожилых пациентов может сопровождаться развитием серьезных осложнений. Особенно это касается присоединения вторичной бактериальной инфекции, которая нередко осложняется тяжелыми формами пневмонии.
Прогноз
При своевременном обращении к врачу и получении адекватной терапии прогноз заболевания благоприятный. Смертельных исходов лихорадки Зика зарегистрировано не было.
Профилактические меры
Специфическая вакцина для иммунизации против вируса Вика на сегодняшний день находится в разработке.
Так как переносчиками вируса Зика являются комары, то неспецифическая профилактика заболевания должна быть направлена на ограничение контакта с насекомыми.
Во время сезонного обострения заболевания (весна-осень) рекомендуется ограничить поездки в страны Южной Африки. Если путешествие все-таки состоится, необходимо принять меры индивидуальной защиты. Они включают:
- отказ от посещения мест со стоячей водой. Также нельзя оставлять емкости с водой на длительное время близи жилых помещений, поскольку стоячая вода является основным местом размножения переносчиков вируса Зика;
- обеспечение надежной защиты тела от укусов комаров, включая защиту лица москитной сеткой;
- обеспечение защиты жилых помещений от проникновения комаров, включая применение специальных средств.
Неспецифическая профилактика вируса Зика включает укрепление иммунитета. В первую очередь, это закаливание организма. С этой же целью назначается прием поливитаминов и иммуностимулирующих препаратов.
Доказано, что среди людей с хорошим уровнем иммунитета заражение происходит в несколько раз меньше, чем у пациентов с ослабленными защитными силами организма. В случае проникновения возбудителя, при условии адекватной иммунной реакции, симптомы лихорадки протекают в легкой форме, вплоть до их полного отсутствия.
Видео с YouTube по теме статьи: