Гайморитом называется воспалительный процесс, который развивается в слизистой оболочке придаточных пазух носа (гайморовых пазухах). Чаще всего возникает после вирусных и бактериальных инфекций, то есть является их осложнением (грипп, скарлатина, корь и др.). В 10% случаев развитие заболевания провоцирует кариес зубов и стоматологические процедуры.
Гайморит у детей чаще диагностируется в дошкольном и школьном возрасте (4–12 лет). Для детей младше года более типично развитие ринитов и заболеваний верхних дыхательных путей.
Гайморовы пазухи представляют собой образования по типу небольших пещерок, сообщающихся с носовой полостью. В норме они заполнены воздухом, при развитии заболевания их слизистая оболочка воспаляется и отекает, что приводит к продукции слизи, которая заменяет воздух и заполняет пазухи. Гайморит у детей сопровождается затруднением носового дыхания, слизисто-гнойными выделениями и болью в области переносицы, щек и крыльев носа.
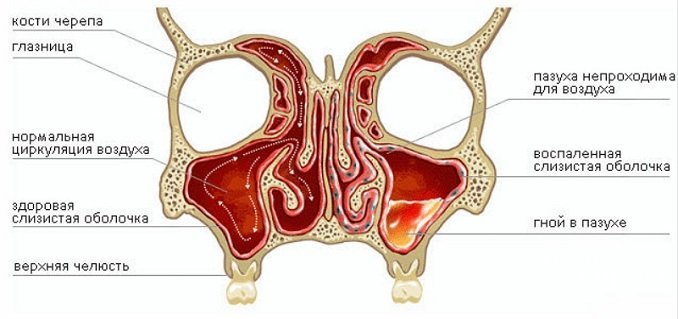
Виды гайморита у детей
Гайморит классифицируется по нескольким факторам.
По причине возникновения:
- инфекционный;
- вазомоторный;
- аллергический.
В зависимости от длительности течения:
- острый – симптомы сохраняются меньше 4 недель;
- подострый – симптомы сохраняются от 4 до 12 недель;
- хронический – симптомы сохраняются более 12 недель;
- периодический – за год ребенок болеет три и более раз.
По способу проникновения инфекционных агентов:
- риногенный или назальный – развивается после ринитов;
- гематогенный – в организм попадают патогенные микробы, которые с током крови проникают в гайморовы пазухи;
- одонтогенный – инфекция проникает в гайморовы пазухи из кариозных зубов;
- травматический – развивается после травмы носа.
По характеру воспаления:
- катаральный;
- гнойный;
- геморрагический;
- некротический.
Если поражается гайморова пазуха с одной стороны, говорят об одностороннем процессе, если с обеих сторон – о двухстороннем гайморите.
При гайморите у детей голос становится гнусавым, изо рта появляется неприятный запах, могут болеть зубы. Пальпация гайморовых пазух и давление на них вызывает боль.
Причины гайморита у детей
Провоцирующие факторы развития гайморита у детей:
- аллергический ринит (аллергическая реакция провоцирует отек слизистой, что блокирует пазухи носа и повышает восприимчивость к инфекции);
- пороки развития носовых ходов (искривление перегородки носа, узкие носовые ходы, волчья пасть, аденоиды на задней глоточной стенке);
- инородные тела в носу;
- опухоли и полипы в носовых ходах;
- бронхиальная астма;
- заболевания, ослабляющие иммунитет (ВИЧ-инфекция, муковисцидоз, патология щитовидной железы, сахарный диабет, перенесенная лучевая или химиотерапия, злокачественные опухоли и др.);
- воспалительный процесс уха (отит);
- травма лица, в частности, носа;
- медицинские манипуляции (установка назогастрального зонда);
- бактерии (пневмо- и стрептококки, золотистый стафилококк и кишечная палочка), вирусы и грибы;
- искусственная вентиляция легких;
- кариес зубов, инфекция ротовой полости;
- перепады атмосферного давления (полет на самолете, подъем в горы, занятия дайвингом);
- неблагоприятная экологическая обстановка (загрязнение воздуха промышленными химическими выбросами).
Степени
В зависимости от выраженности симптомов гайморита у детей различают следующие степени:
- Легкая;
- Среднетяжелая;
- Тяжелая.
Симптомы гайморита у детей
К признакам острого гайморита у детей относятся следующие проявления:
- Тупая или ноющая боль в пораженной гайморовой пазухе. Может носить пульсирующий характер, усиливается при наклоне головы, отмечается болезненность при жевании.
- Заложенность то одной, то другой ноздри носа. Нос с обеих сторон становится чувствительным, может нарушиться обоняние. Из-за возникновения отека слизистой оболочки носа отмечается затруднение носового дыхания.
- Появление выделений из носа зеленоватого или желтого цвета, что свидетельствует о микробном происхождении гайморита у детей. Выделения из носа стойкие и постоянные. При сморкании ребенок не испытывает облегчения.
- Повышение температуры (не выше 38 °C), которое отмечается через 5–7 дней после начала простудного заболевания. Лихорадка свидетельствует о скоплении гноя в придаточных пазухах носа и активном размножении в них бактерий.
- Боли в области лица. Если имеет место односторонний процесс, боль появляется со стороны пораженной пазухи.
- Признаки интоксикации: слабость, вялость, отсутствие или ослабление иммунитета, нарушение сна, раздражительность и повышенная капризность у ребенка.
- Головные боли, дискомфорт в ухе с пораженной стороны.
- Конъюнктивит: покраснение глазных белков, появление слезотечения и светобоязни, болезненности глаз. При поражении окологлазных пазух утрата подвижности глаз.
- Отечность век, щек и области вокруг глаз.
- Мацерация кожи преддверия носа и носогубного треугольника ввиду постоянной ринореи и раздражения кожи отделяемым.

При гайморите у детей голос становится гнусавым, изо рта появляется неприятный запах, могут болеть зубы. Пальпация гайморовых пазух и давление на них вызывает боль. Присоединяется кашель и чихание, ощущение давления или боли в ушах, появляются миалгии (мышечные боли). Ребенок начинает храпеть во сне.
Прогноз острого гайморита при проведении своевременного и адекватного лечения благоприятный.
Симптоматика хронического гайморита у детей:
- Головные боли и мигрени очень интенсивные.
- Конъюнктивит с хроническим течением (обострение заболевания до 2–3 раз за 6 месяцев).
- Постоянная заложенность носа, в придаточных пазухах носа накапливается слизь, что ведет к появлению вялости. Объем и характер выделений меняются, при обострении процесса они приобретают гнойный характер.
- Боль в области лица, чувство тяжести или давления в районе воспаленных пазух.
- Повышение температуры при обострении и появление лихорадки.
- Раздражение слизистой оболочки глотки стекающим гноем из гайморовых пазух, что является причиной постоянного кашля, который плохо поддается терапии.
- Ухудшение обоняния вследствие заложенности носа, постоянной ринореи и скопления слизи в пазухах.
- Появление болей в подглазничной области и неприятных ощущений в глубине глазниц. Боль усиливается при моргании. Веки отекают, что приводит к их опущению. Утрата подвижности глаз, их покраснение и выпуклость.
- Постоянные трещины и раздражение кожи у преддверия носа.
- Эмоциональная лабильность и расстройства центральной нервной системы: нарушение сна, снижение концентрации внимания, быстрая утомляемость, ухудшение памяти.
- Снижение аппетита, незначительная физическая нагрузка вызывает усталость.
- Боли в зубах. При хроническом гайморите у детей, имеющем одонтогенную этиологию, повреждается перемычка между десной и придаточной пазухой носа (осложнение стоматологической процедуры). В результате через небольшое отверстие в пазуху попадают частички пломбы.
- Носовой, глазной зуд и зуд в горле.
- Припухлость щеки/щек.
- Боли в суставах и мышцах челюсти.
- Чихание (раздражение слизистой оболочки носовых ходов отделяемым).
Читайте также:
Диагностика
Диагностика гайморита у детей не представляет сложностей. Врач собирает жалобы и анамнез больного, проводит объективный осмотр (пальпация и перкуссия лица в области придаточных пазух носа). Дополнительно назначаются инструментальные и лабораторные методы обследования.
Лабораторные исследования:
- общий анализ крови – отмечается повышение лейкоцитов и СОЭ (воспаление), увеличение эозинофилов (аллергия);
- иммунограмма – определение основных показателей иммунитета (уровень иммуноглобулинов и лейкоцитов);
- аллерготесты – выявление аллергена, провоцирующего заболевание;
- бактериологический анализ – исследование отделяемого носа на возбудитель инфекции и определение его чувствительности к антибиотикам.
Инструментальные исследования:
- риноскопия – осмотр носовых проходов эндоскопом, позволяет выявить наличие слизи, полипов, искривление носовой перегородки, оценить состояние слизистой оболочки гайморовых пазух;
- компьютерная томография пазух носа – наиболее эффективный метод диагностики, позволяет оценить состояние придаточных пазух, локализацию и степень воспалительного процесса;
- рентген придаточных пазух – визуализирует зону воспаления;
- пункция гайморовой пазухи – получение жидкости из пазухи с последующим ее бактериологическим исследованием;
- диафаноскопия – просвечивание пазух носа с помощью электрической лампочки с целью выявления воспаления;
- магнитно-резонансная томография – менее эффективна, чем компьютерная томография, применяется в дифференциальной диагностике гайморита с другими заболеваниями.
Дифференциальную диагностику гайморита у детей проводят со следующими болезнями:
- конъюнктивит;
- воспалительный процесс альвеолярного отростка верхней челюсти;
- периостит верхней челюсти;
- доброкачественные и злокачественные образования верхней челюсти.
Лечение гайморита у детей
Лечением гайморита у детей занимается врач-оториноларинголог. Терапия должна быть комплексной, она зависит от этиологического фактора и характера течения процесса.
При остром течении заболевания применяются:
- нестероидные противовоспалительные средства (парацетамол) – купируют боль, снижают температуру, уменьшают воспаление;
- сосудосуживающие спреи/капли – облегчают заложенность носа, назначаются короткими курсами, так как длительное использование вызывает привыкание и увеличивает застой слизи;
- солевой раствор в каплях – удаляет скопление слизи в пазухах носа;
- паровые ингаляции;
- физиолечение – УФО, УВЧ, иглорефлексотерапия и др.;
- промывание носа и придаточных пазух – удаляет накопившуюся слизь и аллергены, микробы, пыль.
При терапии гайморита у детей показано обильное питье и полноценный отдых.
Гайморит у детей сопровождается затруднением носового дыхания, слизисто-гнойными выделениями и болью в области переносицы, щек и крыльев носа.
При отсутствии эффекта от медикаментозного лечения выполняют прокол пазух носа и удаляют из них гной. После этого больному ребенку назначается специальный массаж и дыхательная гимнастика.
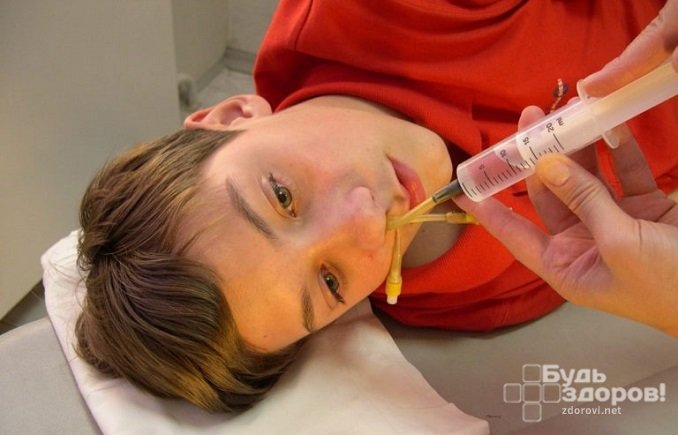
Лечение гайморита у детей при хроническом течении включает:
- нестероидные противовоспалительные препараты;
- противоотечные и противоаллергенные препараты, особенно детям с аллергией;
- антибиотики (пенициллинового ряда, цефалоспорины);
- интраназальные глюкокортикоиды – снижают отек слизистой оболочки, восстанавливают проходимость каналов пазух;
- муколитики – разжижают слизь, облегчают кашель;
- растворы для промывания;
- иммуномодуляторы;
- физиотерапия – УВЧ, грязевые аппликации;
- хирургическое вмешательство (эндоскопическое и лазерное лечение, гайморотомия и промывание пазухи);
- экстракция больных зубов.
Осложнения
К осложнениям гайморита у детей относится:
- хронизация процесса;
- формирование кровяного сгустка в пазухе;
- распространение инфекции в головной мозг (энцефалит, менингит);
- слепота (при хроническом течении);
- эмоциональная лабильность;
- остеомиелит;
- отит;
- формирование кист и полипов в гайморовых пазухах;
- воспаление тройничного нерва;
- остеопериостит.
Прогноз
Прогноз острого гайморита при проведении своевременного и адекватного лечения благоприятный.
Хронический гайморит у детей по сравнению со взрослыми чаще осложняется, поэтому прогноз менее благоприятный.
Профилактические меры
Профилактика гайморита у детей включает:
- вакцинация ребенка (от гриппа, пневмококковой, стрептококковой инфекций);
- предупреждение простудных заболеваний и переохлаждений;
- санация хронических очагов инфекции в органах дыхания и ротовой полости;
- своевременное хирургическое исправление искривленной носовой перегородки;
- устранение аллергических раздражителей;
- укрепление иммунитета, иммунокоррекция;
- нормализация режима дня и отдыха;
- здоровое питание.
Видео с YouTube по теме статьи: